Imaging Diagnosis of Nuchal-type Fibroma
-
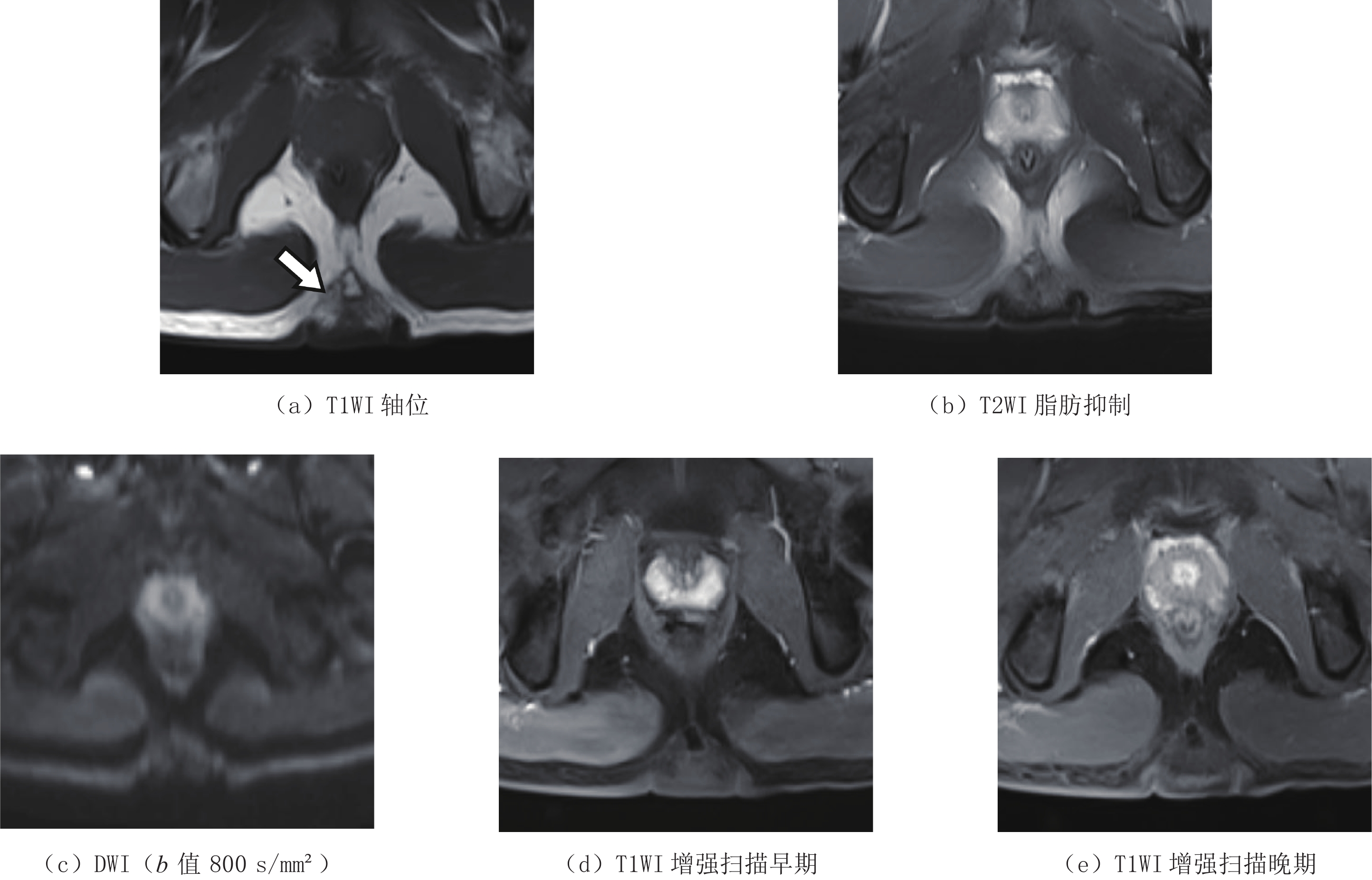
摘要: 目的:探讨项型纤维瘤的CT和MRI特征。方法:回顾性分析8例NTF的影像学表现,病变均经外科切除和病理证实,其中2例行CT平扫检查,6例行MRI扫描,2例同时行MRI增强扫描,分析NTF的临床表现和CT、MRI征象。结果:8例肿物位于骶尾部皮下,质韧;CT和MRI显示病灶局部皮肤增厚,皮下脂肪内见片状、条索状影;CT呈稍高密度,T1WI呈低信号,T1WI压脂呈低-等信号,T2WI压脂呈低信号,DWI呈等信号,内见交错脂肪样密度或信号影;形态不规则,边界不清,无明确包膜。2例行增强扫描,均呈轻度强化。结论:项型纤维瘤的MRI和CT表现具有特征性,结合病史、症状及体征,有助于项型纤维瘤的诊断。Abstract: Objective: To study the CT and MRI findings of nuchal-type fibromas. Methods: Eight cases of surgically resected and pathologically confirmed nuchal-type fibroma were retrospectively analyzed. Results: All lesions were firm and located in the subcutaneous tissue of the sacrococcygeal region. Upon CT and MRI, local skin thickening was observed . The lesions were ill-defined and had irregular morphology. Moreover, the lesions showed slightly high density on CT, low signal intensity on T1WI and T2WI, and isosignal on DWI. Enhancement scanning was performed in two patients, with one mild and one moderate enhancement. Conclusion: The CT and MRI findings of nuchal-type fibromas have some characteristic features. Combined with medical history and clinical manifestations, these can assist in diagnosis
-
Keywords:
- CT /
- MRI /
- nuchal-type fibroma
-
-
表 1 2例NTF的CT表现
Table 1 CT findings of two NTFs
编号 年龄/岁 部位 大小/cm 边缘 形态 皮肤改变 邻近结
构关系坏死、囊变、
出血、变性脂肪
密度病灶密度
/HU1 17 骶尾部
偏左臀3.9 模糊 不规则 宽基底膨隆 包绕尾骨 无 有 30~40 2 19 骶尾部
中央3.2 模糊 不规则 结节状突起 包绕尾骨 无 无 42~48 表 2 6例NTF的MRI表现
Table 2 MRI findings of six NTFs
编号 年龄/岁 部位 大小/cm 边缘 形态 皮肤改变 邻近结
构关系坏死、囊变、
出血、变性脂肪
密度强化方式 3 15 骶尾部中央 3.3 模糊 不规则 结节状突起 包绕尾骨 无 有 渐进轻度
强化4 18 骶尾部偏右臀 6.0 模糊 不规则 宽基底膨隆 包绕尾骨 无 有 渐进轻度
强化5 20 骶尾部偏右臀 4.2 模糊 不规则 宽基底膨隆 包绕尾骨 无 有 6 21 骶尾部偏右臀 2.0 模糊 不规则 宽基底膨隆 无包绕侵犯 无 有 7 22 骶尾部偏左臀 3.5 模糊 不规则 宽基底膨隆 包绕尾骨 无 有 8 21 骶尾部中央 3.7 模糊 不规则 结节状突起 无包绕侵犯 无 有 -
[1] SHIN J B, SON S W, KIM I H. Nuchal-type fibroma of the coccyx[J]. Annals of Dermatology, 2008, 20(1): 41−44. DOI: 10.5021/ad.2008.20.1.41.
[2] ABHINAV B, SURBHI G, ANKUR G, et al. WHO classification of soft tissue tumours 2020: An update and simplified approach for radiologists[J]. European Journal of Radiology, 2021, 143: 109937. DOI: 10.1016/j.ejrad.2021.109937.
[3] GYUNG K L, KYUNG J S, SUNG M L, et al. Nuchal-type fibroma of the buttock: Magnetic resonance imaging findings[J]. Japanese Journal of Radiology, 2010, 28(7): 538−541. DOI: 10.1007/s11604-010-0459-4.
[4] LEE C C, LAI C S, LIN C H, et al. Extra nuchal-type fibroma associated with repetitive blunt trauma during religious activities[J]. Trauma Case Reports, 2016, 31(4): 16−20. DOI: 10.1016/j.tcr.2016.05.007.
[5] Kostakis I D, Feretis T, Damaskos C, et al. Nuchal-type fibroma: Single-center experience and systematic literature review[J]. In Vivo (Athens, Greece), 2020, 34(5): 2217−2223. DOI: 10.21873/invivo.12032.
[6] GONG Y B, ZHAO X Y, WU D, et al. Nuchal-type fibroma of the shoulder: A case report and review of the literature[J]. Oncology Letters, 2016, 11(6): 4152−4154. DOI: 10.3892/ol.2016.4530.
[7] LEE J S, MUN J H. Asymptomatic solitary mass on the sacral region[J]. Clinical and Experimental Dermatology, 2019, 44(5): 535−539. DOI: 10.1111/ced.13760.
[8] 李娅娜, 司亮, 王强. 项型纤维瘤7例临床病理分析[J]. 临床与实验病理学杂志, 2018,34(12): 1372−1374. DOI: 10.13315/j.cnki.cjcep.2018.12.020. LI Y N, SI L, WANG Q. Clinicopathological analysis of 7 cases of nuchal-type fibroma[J]. Chinese Journal of Clinical and Experimental Pathology, 2018, 34(12): 1372−1374. DOI: 10.13315/j.cnki.cjcep.2018.12.020. (in Chinese).
[9] PREM R J, JOHN W, HAMZAH L, et al. Repetitive trauma-induced extra-nuchal-type fibroma[J]. Skeletal Radiology, 2022, 51(3): 681−685. DOI: 10.1007/s00256-021-03912-7.
[10] 王肖, 宋伟, 谭德力. 骶尾部项型纤维瘤的MRI诊断价值[J]. 医学影像学杂志, 2020,30(6): 1126−1128. WANG X, SONG W, TAN D L. The diagnostic value of magnetic resonance imaging in the nuchal-type fibroma[J]. Journal of Medical Imaging, 2020, 30(6): 1126−1128. (in Chinese).
[11] 冯元春, 李晶英, 玉波, 等. 不同分化类型的腹膜后脂肪肉瘤病理及影像学特征分析[J]. 基因组学与应用生物学, 2018,37(9): 4124−4131. DOI: 10.13417/j.gab.037.004124. FENG Y C, LI J Y, WANG B, et al. Analysis of pathological and radiological characteristics of retrograde rtroperitoneal liposarcoma of different differentiation types[J]. Genomics and Applied Biology, 2018, 37(9): 4124−4131. DOI: 10.13417/j.gab.037.004124. (in Chinese).
[12] 梁海燕, 胡新娥, 徐万里, 等. 软组织恶性纤维组织细胞瘤的超声及MRI影像表现[J]. 中国骨伤, 2019,32(8): 736−741. DOI: 10.3969/j.issn.1003-0034.2019.08.012. LIANG H Y, HU X E, XU W L, et al. Ultrasound and MRI features of malignant fibrous histiocytoma of soft tissue[J]. China Journal of Orthopaedics and Traumatology, 2019, 32(8): 736−741. DOI: 10.3969/j.issn.1003-0034.2019.08.012. (in Chinese).
[13] 王强, 李娅娜, 周志强. Gardner纤维瘤3例临床病理观察[J]. 诊断病理学杂志, 2015,22(11): 684−687. DOI: 10.3969/j.issn.1007-8096.2015.11.008. WANG Q, LI Y N, ZHOU Z Q. Gardner fibroma: A clinicopathological observation of three cases[J]. Chinese Journal of Diagnostic Pathology, 2015, 22(11): 684−687. DOI: 10.3969/j.issn.1007-8096.2015.11.008. (in Chinese).
[14] 高志翔, 周旭峰, 何莎莎. 腹壁韧带样型纤维瘤病CT和MR表现及病理分析[J]. 中国CT和MRI杂志, 2018,16(2): 44−47. DOI: 10.3969/j.issn.1672-5131.2018.02.014. GAO Z X, ZHOU X F, HE S S. CT and MR findings of abdominal desmoid-type fibromatoses with pathological analysis[J]. Chinese Journal of CT and MRI, 2018, 16(2): 44−47. DOI: 10.3969/j.issn.1672-5131.2018.02.014. (in Chinese).
[15] 邢桂荣, 乔卓阳, 乔鹏飞. 背部弹力纤维瘤的比较影像学诊断[J]. 中国CT和MRI杂志, 2017,15(8): 134−136. DOI: 10.3969/j.issn.1672-5131.2017.08.040. XING G R, QIAO Z Y, QIAO P F. The comparative imaging diagnosis of elastoifbroma dorsi[J]. Chinese Journal of CT and MRI, 2017, 15(8): 134−136. DOI: 10.3969/j.issn.1672-5131.2017.08.040. (in Chinese).




 下载:
下载: