Imaging Features of Lymphatic Malformation in Children
-
摘要: 淋巴管发育异常性病变是儿童较常见的脉管性病变,本文通过不同的影像学成像技术、成像方法对淋巴回流障碍、淋巴管扩张症、淋巴管畸形、淋巴管瘤病的影像学特点及疾病的解剖基础和病理生理机制进行综述,直观地显示淋巴发育异常性疾病特征性的影像改变,为临床诊治淋巴管疾病提供精准的和适当的诊疗信息及监测疗效的手段。Abstract: Lymphangiodysplasia is a common vascular disease in children. This paper summarizes the imaging characteristics, anatomical basis and pathophysiological mechanism of lymphatic reflux disorder, lymphangiodilation, lymphangiopathy and lymphangiomatosis through different imaging techniques and methods, so as to intuitively display the characteristic imaging changes of lymphatic dysplasia. It provides accurate and appropriate diagnosis and treatment information, as well as the means of monitoring curative effect for clinical diagnosis and treatment of lymphatic diseases.
-
Keywords:
- radiology /
- magnetic resonance lymphangiography /
- child /
- lymphatic malformations
-
淋巴管的形成是胚胎期由静脉的内皮细胞向外生长形成淋巴囊,淋巴囊发出毛细淋巴管至全身,逐级汇合形成小、中、大淋巴管,最后形成两条总淋巴管:右淋巴导管和胸导管。淋巴管在发育过程中与血管系统相互连通,最终与静脉沟通。淋巴管是淋巴系统重要的组成部分,是淋巴循环体液运输的基础,在体液重吸收中发挥重要的调节作用、动态平衡组织液在体内的循环、吸收脂质的消化产物、淋巴细胞及蛋白质等以及参与免疫反应。
淋巴管发育异常性病变根据国际血管异常研究学会(ISSVA)2018版的分类将其归为脉管性病变,包括淋巴管的减少和机能失调,以及淋巴管增生及其非正常的生长,从而造成淋巴液循环障碍,导致淋巴水肿、淋巴管扩张、乳糜性渗漏及淋巴管瘤的形成,中枢神经系统中因缺乏淋巴管系统而不受影响。影像学对淋巴管发育异常性病变的分类、诊治至关重要,目前临床常规的成像方式包括X线平片、超声、CT、磁共振成像(MRI)和淋巴管造影等,与其相关的突变基因主要是血管内皮生长因子(VEGF-C)和VEGF受体3(VEGFR3),以及PIK3CA突变[1]。
1. 淋巴管发育异常性病变的影像学检查方法
影像学检查方法包括X线平片、超声、CT扫描、MR检查及淋巴管造影等,每种检查方法又有多种检查技术,根据淋巴管异常所在部位不同,往往采用不同的影像检查方法及检查技术。
X线平片检查方便快捷,有整体观,对于胸腔积液、纵隔增宽等征象的显示有很大优势,但受空间分辩率的限制,对于细小病灶及重叠病灶显示的敏感性和特异性较低,因此常用于胸部病变为主患儿的初诊筛查及确诊后的复查,尤其是新生儿患儿。
超声检查具有无创无辐射、可重复检查等优势,易于被患儿接受,能够明确病变的范围、判断病变内部是否有实性回声和分隔、是否合并感染和出血、病灶是否与周围组织有粘连、是否混有血管病变组织以及判断是否对相邻大血管有压迫等。超声是淋巴管病变的首选检查方法,超声也是经皮硬化治疗、栓塞或超声引导活检中针引导的首选成像方式,但超声对于位于深部组织、骨、肺和肠管周围的淋巴管畸形的探查缺乏精确性,对于微血管成像效果差,此外,检查结果还取决于操作人员的技术和经验。
由于CT检查电离辐射剂量大,因此不作为首选的检查手段,但对于肺部病变以及超声、磁共振(MR)无法提供足够的诊治信息时,CT扫描是常规的检查方法。CT的密度分辨率高,对于肺的小叶间隔及胸膜结构的显示具有很高的敏感性及特异性;亦可利用CT值判断病变的性质,如病变内是否有液体、脂肪、实性病变、骨性病变等,积液的稀薄浓稠与否,成分是否混杂,有否出血、蛋白质,评估并辨认淋巴结的病变等,显示病变的范围、与周围组织的关系尤其显示与血管的关系通过增强CT检查则更加精准。
利用CT容积扫描的数据进行图像重建,获得二维和/或三维的解剖结构如骨骼、血管、肺等,显示其形态、走行及分布的信息,实现对疾病的全面解剖形态学评价。CT联合直接淋巴管造影可以清晰显示解剖结构,显示肠壁、肠系膜、腹膜后及腹腔其它脏器的全身淋巴管异常及淋巴反流的状况[2]。
MRI是综合评估脉管畸形最有价值的诊断工具,因为它无射线暴露,软组织分辨率高(包括组织特征)。MR对于积液、水肿及出血等含水丰富的病变敏感,较其他影像检查方法更具优势,MR淋巴管成像(magnetic resonance lymphangiography,MRL)分为非增强和增强两种方式。
非增强MRL使用的是MR水成像技术即长TE的压脂T2W序列,用于显示管径大于4 mm的含有缓慢流动乳糜液的淋巴管,包括从乳糜池到与静脉系统相连的椎旁中央淋巴管,同时抑制来自相邻静脉的快速流动静脉流,从而对胸导管、乳糜池等淋巴管道进行显影及评估[3]。MR可用于产前评估胎儿是否存在出生后即可影响生命或健康的复杂脉管畸形,以及病变的位置、形态和血供是否丰富等,并可对分娩方式做出提示等[4]。动态增强磁共振淋巴管造影(dynamic contrast-enhanced MR lymphangiography,DCMRL)是一种新的淋巴磁共振成像技术,可以直接显示中央淋巴系统的解剖结构、评估中央淋巴管内淋巴液流动是否顺畅以及相关的淋巴系统疾病的诊断。DCMRL的检查方法是MR扫描前在超声引导下穿刺腹股沟区淋巴结并将防磁插管固定在淋巴结上,以一定的速度注入钆对比剂后,行MR的T1W序列扫描,正常儿童在注射开始后2 min对比剂到达腹膜后淋巴管,后3~6 min到达乳糜池,之后是胸导管,在5~9 min流入左静脉角,15~20 min后对比剂不在中央淋巴管内存留显示[5]。
磁共振检查的缺点是扫描时间长,噪音大,患儿需要深度镇静或全身麻醉下进行,图像质量受患儿呼吸运动影响较大。
淋巴闪烁显像(lymphoscintigraphy,LS)虽是淋巴成像的临床标准,为直接X射线淋巴显像的有创检查,空间和时间分辨率不佳。吲哚青绿(ICG)淋巴造影是一种荧光成像技术,只能浅表淋巴管成像且无法生成三维图像而受到限制[6]。
随着淋巴成像的发展,使人们对疾病的解剖基础和病理生理机制有了新的、更好的理解,同时根据患儿淋巴管疾病的特点,合理使用不同的影像学检查方法及检查技术,为临床提供更精准更丰富的诊疗信息及监测疗效。
2. 淋巴发育异常性疾病的影像学特点
2.1 淋巴回流障碍
淋巴发育性疾病从胎儿期到儿童期到成人期均可发病,本文仅对儿童期病变进行阐述。新生儿是儿童期较特殊的阶段,乳糜胸是新生儿期较常见的淋巴回流障碍性病变,根据影像学表现和临床表现,分为孤立性新生儿乳糜胸和中央淋巴流障碍(central lymphatic flow disorders,CLFDs)导致[7]。根据产生的原因分先天性乳糜胸和获得性乳糜胸两大类,先天性乳糜胸是淋巴管畸形所致淋巴液回流障碍溢出淋巴管所致;获得性乳糜胸,也称创伤性乳糜胸,以医源性创伤为主,如产伤或产时颈腰脊柱过伸引起胸导管撕裂。
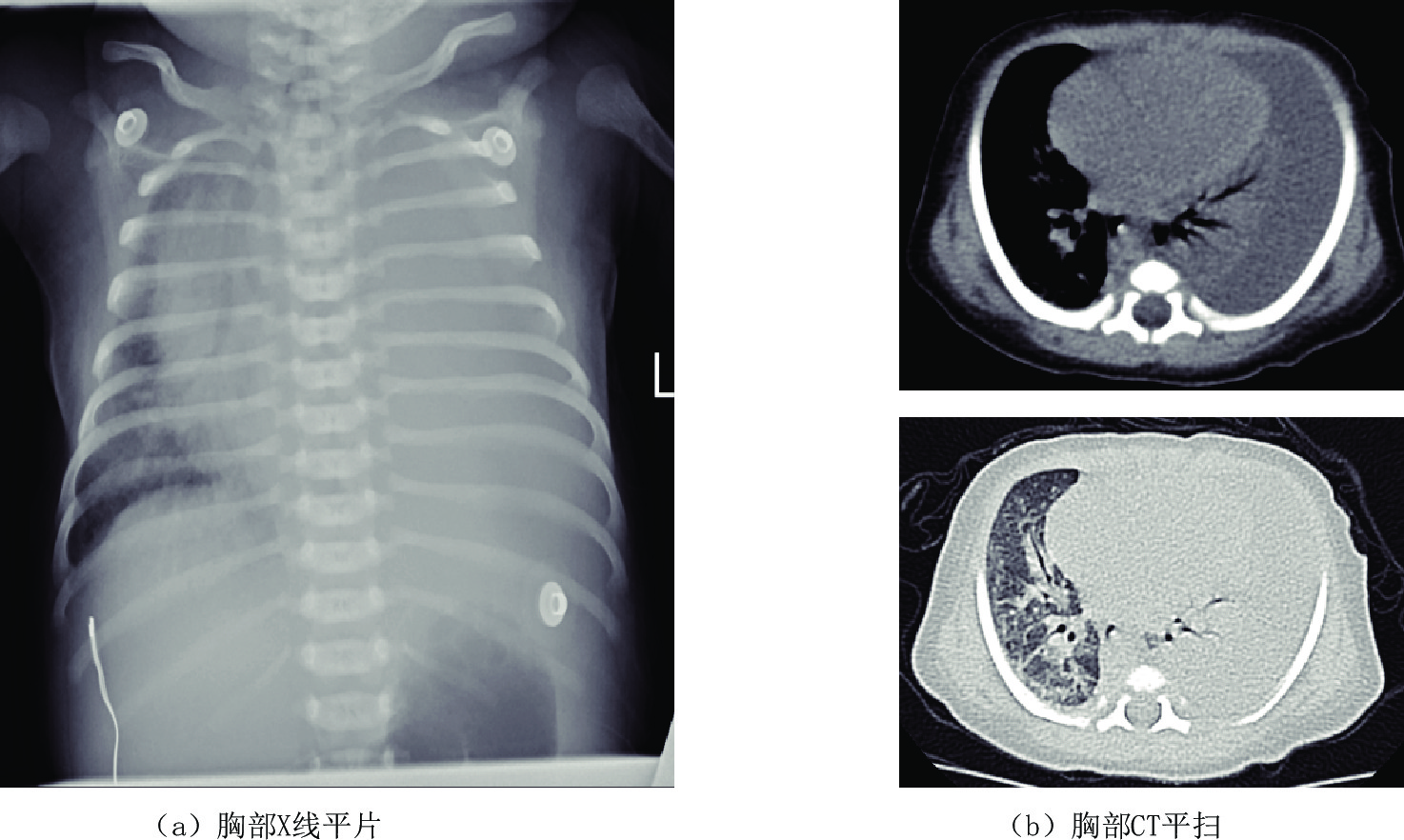
近年来,由于新生儿胸腔手术和中心静脉置管损伤胸导管或大淋巴管导致淋巴液或乳糜液的漏出。对于新生儿乳糜胸影像学检查方法首选胸部X线平片,表现为一侧或双胸腔致密,心缘消失,一侧胸腔积液时,心影纵隔向健侧移位,肋间隙增宽,胸部CT平扫为中-大量胸腔积液,相邻肺脏受压,胸腔穿刺引流,胸腔积液中甘油三酯>1.1 mmol/L,或白细胞计数>1×109/L,且以淋巴细胞为主,即可诊断新生儿乳糜胸(图1)。
![]() 图 1 男,6天。以"生后气促6天"入院。左侧大量胸腔积液,胸水常规检查提示白细胞升高,胸水内甘油三酯含量高—新生儿乳糜胸Figure 1. Male, 6 days old, admitted to hospital with "postnatal shortness of breath for 6 days". Large amount of pleural effusion of the left side. Routine examination of the pleural effusion indicates elevated leukocytes and high triglyceride content in pleural effusion-neonatal chylothorax
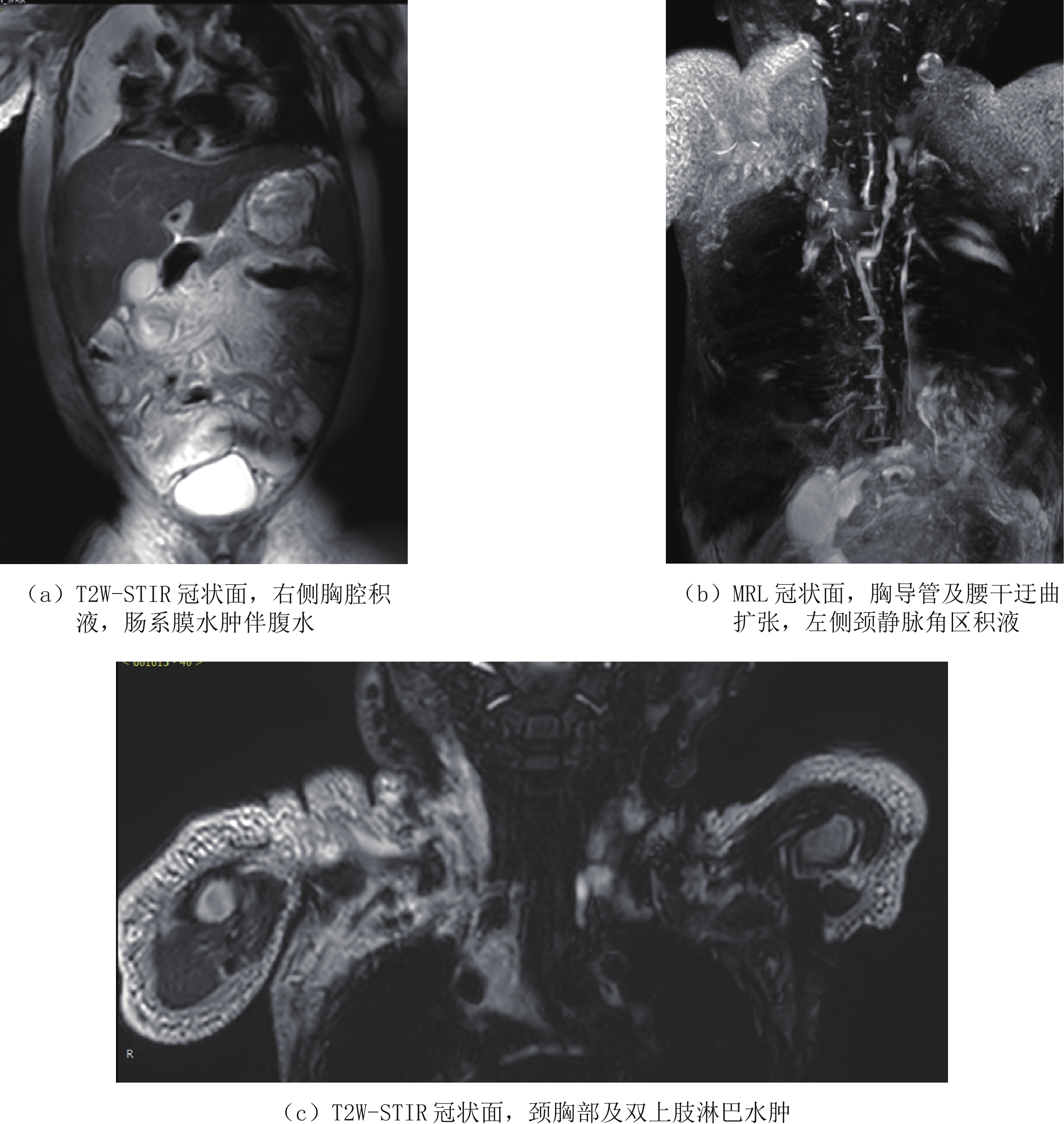
图 1 男,6天。以"生后气促6天"入院。左侧大量胸腔积液,胸水常规检查提示白细胞升高,胸水内甘油三酯含量高—新生儿乳糜胸Figure 1. Male, 6 days old, admitted to hospital with "postnatal shortness of breath for 6 days". Large amount of pleural effusion of the left side. Routine examination of the pleural effusion indicates elevated leukocytes and high triglyceride content in pleural effusion-neonatal chylothoraxCLFDs新生儿期或婴幼儿期可以表现为乳糜胸、乳糜腹和淋巴水肿,可以进行性加重,死亡率高。CLFDs分为先天性和继发性。先天性CLFDs主要是由于胸导管或中央淋巴系统发育不良所致,通过DCMRL检查腹膜后、脊柱周围没有正常的胸导管或中央淋巴系统的显示,对比剂通过异常部位的侧枝淋巴管回流。继发性CLFDs是由于各种原因所致的中心静脉压升高,如继发于肺动脉高压、完全性肺静脉异位引流以及中心静脉血栓等,导致淋巴液回流受阻,可行磁共振淋巴管造影(MRL)证实(图2),影像表现为胸导管或中央淋巴系统迂曲扩张,走行分布未见异常,颈部、胸壁、肠系膜水肿,伴胸腔和或腹腔积液。
原发性先天性淋巴水肿(primary congenital lymphedema,PCL)为先天性淋巴管的发育缺失或减少,女孩多见,属于常染色体显性遗传,为血管内皮生长因子受体-3(vascular endothelial growth factor receptor-3,VEGFR-3)的络氨酸激酶4(fms related receptor tyrosine kinase 4,FLT4)基因的变异,造成淋巴管阻塞,淋巴回流障碍,淋巴液在皮下脂肪层积聚而形成组织肿胀,临床上在出生时即有,大部分病人在青春期前后起病,需与静脉回流障碍所致的水肿鉴别,静脉性水肿表现为皮下脂肪层及肌层均出现水肿而淋巴水肿是仅局限于皮下脂肪层的水肿,肌层较少累及[8]。
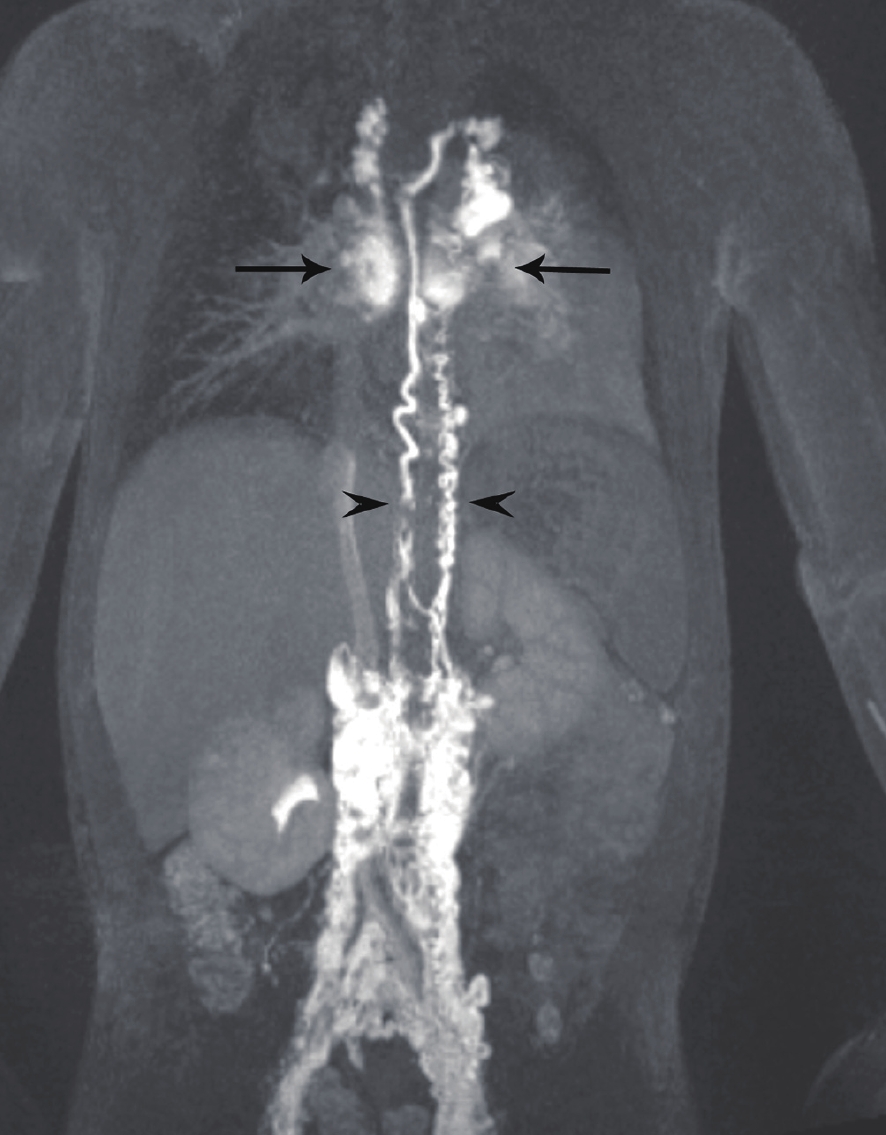
塑形性支气管炎(plastic bronchitis)可以继发于淋巴管发育异常,当中心静脉压升高如完全肺静脉异位引流、上腔静脉肺动脉连接手术后(fontan循环)导致胸部淋巴回流受阻,锁骨上区、纵隔、支气管周围及肺组织内淋巴管内压力增高而扩张,并使蛋白质含量较高的乳糜液漏入气道,形成支气管管型引起的气道阻塞。文献报道利用DCMRL检查可以证实乳糜液漏入气道,DCMRL表现为对比剂自肺门沿着肺部气管支气管树呈放射状分布,肺门区对比剂浓聚,且胸导管及中央淋巴系统迂曲扩张(图3),并可指导淋巴管异常的介入治疗[9-10]。
![]() 图 3 塑形性支气管炎患儿的动态增强磁共振淋巴管造影(DCMRL),双胸导管(短箭头)和异常肺淋巴流(长箭头)[9]Figure 3. DCMRL of the patient with PB, demonstrating double Thoracic duct (arrowheads) and abnormal pulmonary lymphatic flow (arrows)
图 3 塑形性支气管炎患儿的动态增强磁共振淋巴管造影(DCMRL),双胸导管(短箭头)和异常肺淋巴流(长箭头)[9]Figure 3. DCMRL of the patient with PB, demonstrating double Thoracic duct (arrowheads) and abnormal pulmonary lymphatic flow (arrows)2.2 淋巴管扩张症
淋巴管扩张症(lymphangiectasia)是由于原发性淋巴管发育畸形,或继发性的淋巴管阻塞如全身静脉压升高导致淋巴回流不畅,使淋巴管管腔的扩张而非淋巴管的增生、增殖或数量增多,可以发生在体内有淋巴管的任何部位,但最常见的部位是中央淋巴管道、肺和肠淋巴管网络。
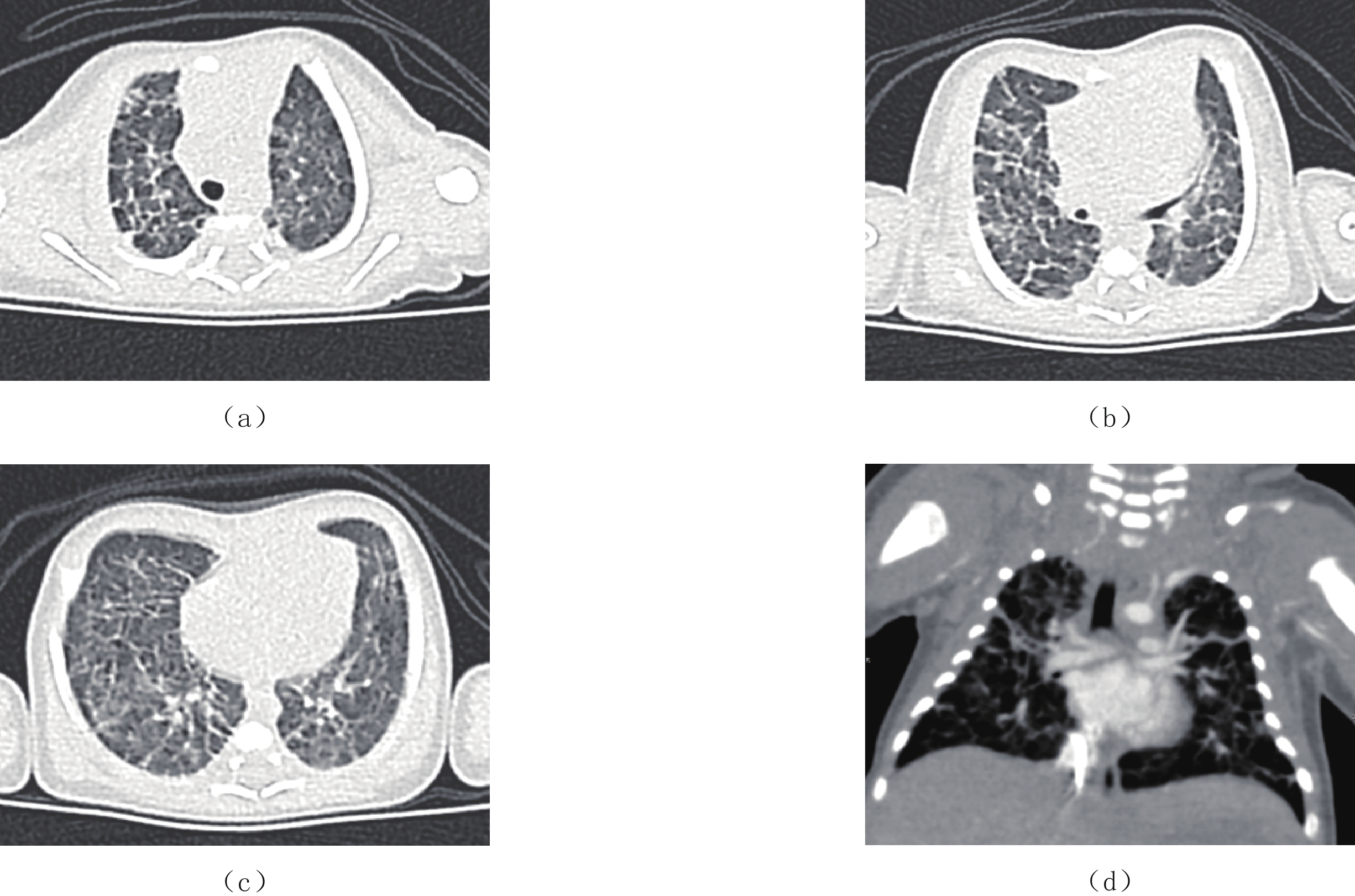
原发性肺淋巴管扩张症为先天性肺间质发育异常,一般在胚胎发育的第15周左右发生,临床表现为新生儿出生后不久出现进行性呼吸困难、发绀,吸氧后不能缓解导致呼吸衰竭,预后差,极少数可存活,但存活的患儿一般有慢性咳嗽、喘息等症状。
X线胸部平片表现为弥漫的肺间质病变和或囊性变,高分辨CT扫描为最佳检查方法,表现为弥漫性或节段性的一侧或双侧肺小叶间隔增厚,伴磨玻璃影,可有少量的胸腔积液,纵隔增宽不显著及肺门增大不明显,弥漫性受累多见于新生儿及婴幼儿(图4)。
肺淋巴管扩张症需与弥漫性肺淋巴管瘤病(diffused pulmonary lymphangiomatasis,DPL)相鉴别,后者很少在出生后新生儿期发病,病理上与肺淋巴管扩张不同的是,其淋巴管数量增多,形态异常,异常淋巴管间存在多发紊乱的复杂沟通,而原发性肺淋巴管扩张症中的淋巴管数量正常,大小和形状相对规则[10]。两种病变可通过肺活检证实。
小肠淋巴管扩张症(intestinal lymphagiectasia,IL)是蛋白丢失性肠病最常见的病因,分为原发性小肠淋巴管扩张症和继发性小肠淋巴管扩张症,其病理性改变均为小肠黏膜层、黏膜下层或浆膜层的淋巴管扩张,压力升高,使富含蛋白质、淋巴细胞和脂肪这3类营养物质的肠淋巴液漏入肠道或腹腔,无法进入血液循环,从而引起腹泻或乳糜腹等。
IL的病变范围不一,以小肠上1/3及十二指肠受累最为常见,亦可累及全小肠、小肠中1/3和或小肠下1/3受累[11]。典型的CT表现为受累的小肠壁局部或弥漫性的增厚(≥0.6 cm)伴肠腔扩张(≥2.5 cm)、肠系膜增厚、密度减低呈水肿样改变以及胸腹腔积液[12]。
文献报道通过淋巴管造影后行CT扫描可发现对比剂回流缓慢,小肠壁和/或肠系膜内以及体内其他部位对比剂的异常分布,返流至对侧盆腔,可瘀滞在淋巴管内[2]。腹部MRI表现为局部小肠呈不规则团块状T1WI稍高信号、T2WI等或稍高信号改变,肠系膜增厚亦呈T1WI稍高信号、T2WI等或稍高信号改变,这些异常信号与病变小肠周围有较多含丰富蛋白及脂肪的乳糜液积聚有关;另外,还可见肠系膜血管穿行于增厚的肠系膜内;动态磁共振增强淋巴管造影(DCMRL)可见乳糜池、腹膜后区/双侧腰干及其外周肠系膜区淋巴管广泛扩张,呈网状改变,较具特征性,可在一定程度上作为内镜诊断IL的替代或补充,尤其是婴幼儿患者[13]。
2.3 淋巴管畸形
淋巴管畸形(lymphatic malformations,LMs)是一种常见的先天性脉管畸形性疾病。2014年国际血管异常研究学会(ISSVA)根据淋巴管的大小对LMs进行分类,分为微囊型、巨囊型和混合型3种类型,取代了之前的海绵状淋巴管瘤、囊性水瘤、囊性淋巴管瘤、淋巴管瘤、局限性淋巴管瘤和淋巴管瘤病。巨囊型为1个或多个体积≥2 cm3的囊腔组成(以往称的囊肿型或囊性水瘤),微囊型为多个体积<2 cm3的囊腔组成,混合型则为微囊、巨囊同时并存的LMs[14]。2018年国际血管异常研究学会(ISSVA)将其归为低流量性单纯型的脉管畸形[15],是与体细胞PIK3CA激活突变的相关病变[1,16]。
淋巴管畸形是发生率仅次于静脉畸形(venous malformations,VMs)的第2种脉管畸形,是由胚胎淋巴管囊泡异常增生引起的先天畸形,并非真性肿瘤,可见于有淋巴组织的所有部位[17]。浅表LMs表现为软组织隆起,伴或不伴表面皮肤变色。微囊型LMs为以往的毛细管型和海绵型的统称,多发生于婴儿及儿童时期,是由微淋巴管组成,间隔结缔组织成分较多,多表现为肿物性病变,瘤体较大,边界不清,可位于体表,亦可累及或发生于脏器、胃肠道、颈胸部及肢体近端皮肤和黏膜,CT或MR检查常表现为囊实性肿块,囊性部分可呈簇状小囊状低密度或水样信号(T1W低信号T2W高信号)影,局部可见点状脂肪密度或脂肪信号影,间隔结缔组织呈实性改变,CT或MR增强扫描,实性部分被强化,大多采取手术切除,易复发[18]。巨囊型淋巴管畸形是小儿常见的囊性病变,绝大多数位于颈部,其次为腋窝、纵隔、腹部及其他区域[16],病变通常较柔软,张力不高,可局部生长,亦可蔓延跨区域生长或塑形生长,颈部LMs可伸入胸腔纵隔内,累及胸壁、腋窝;腹部LMs常发生在腹膜后及腹腔内包括肠系膜、大网膜及肝胆胰脾肾等实质脏器内。CT/MR检查表现为囊壁薄而清晰,内可有分隔,囊腔内容物呈水样密度或水样信号,增强检查囊腔强化程度很低或无强化,囊壁或间隔可有强化。
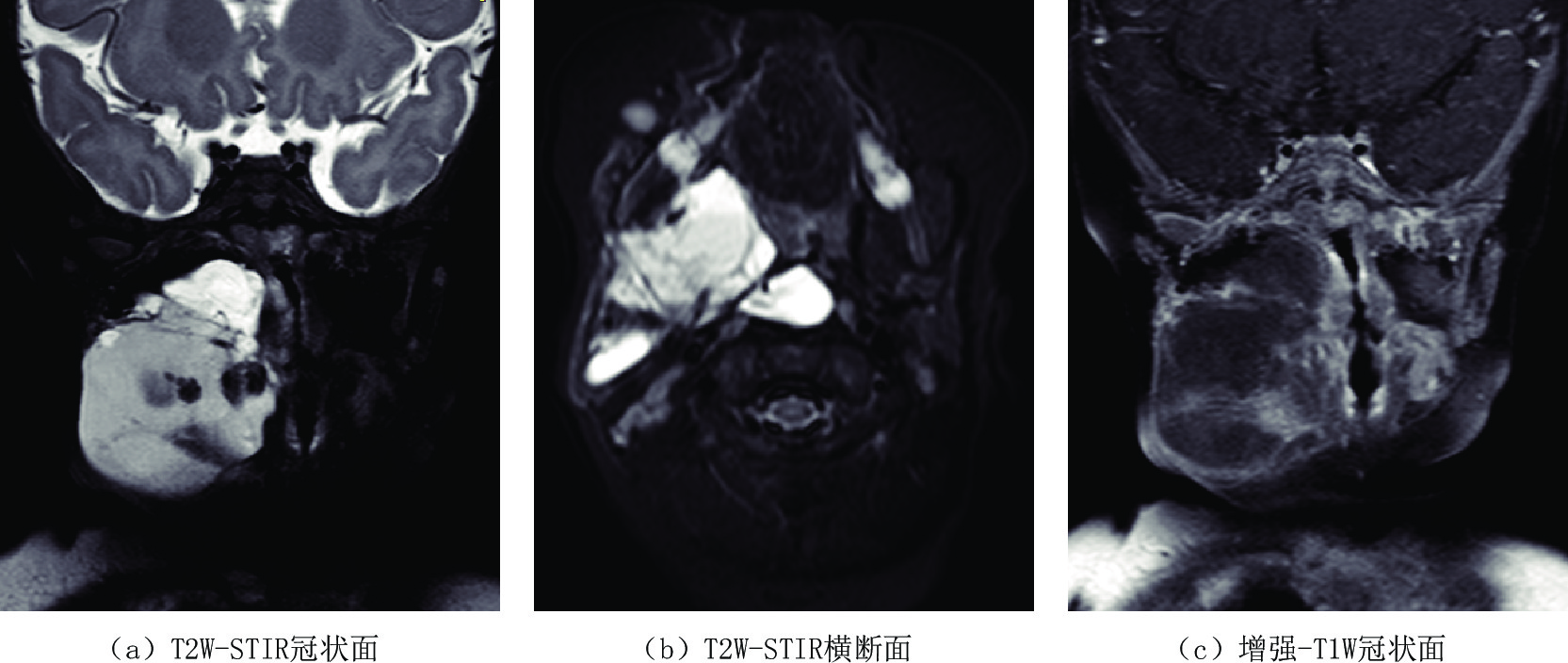
LMs多见于2岁以下的儿童,50% 的患者出生时即被诊断[19],但并不显著。随着患儿的生长发育解剖结构的逐步变大、淋巴液滞留的逐渐增多、异常淋巴管结构内的出血、感染以及创伤等因素,使得瘤体逐渐或突然增大,压迫邻近器官产生较严重的临床症状,如果发生在颈部淋巴管畸形可以压迫气道导致患儿呼吸困难[20](图5),CT/MR检查表现为囊腔张力增加,其内CT密度增高,MR检查则表现为T1 W信号不均匀增高或出现高低信号平面及T2W高信号,气道受压变窄。
![]() 图 5 女,5月,自幼右颈部肿物,近期增大。右侧口咽至下颌骨旁软组织内不规则囊性包块,T1W低信号T2W以高信号为伴等低信号,提示淋巴管瘤伴囊内出血,且口咽及喉咽部气道受压变窄移位Figure 5. Female, 5 months old recent enlargement of right neck tumor after birth. An irregular cystic mass with T1W low signal and T2W high signal with equal low signal in right oropharynx to paramandibular soft tissue, suggestive of lymphangioma with hemorrhage, as well as the compression of the oropharyngeal and hypopharyngeal airway
图 5 女,5月,自幼右颈部肿物,近期增大。右侧口咽至下颌骨旁软组织内不规则囊性包块,T1W低信号T2W以高信号为伴等低信号,提示淋巴管瘤伴囊内出血,且口咽及喉咽部气道受压变窄移位Figure 5. Female, 5 months old recent enlargement of right neck tumor after birth. An irregular cystic mass with T1W low signal and T2W high signal with equal low signal in right oropharynx to paramandibular soft tissue, suggestive of lymphangioma with hemorrhage, as well as the compression of the oropharyngeal and hypopharyngeal airway另外,肠系膜淋巴管畸形CT/MR检查表现为位于肠管间的囊性病变,CT增强检查可见肠系膜血管穿行其中(图6),可因剧烈活动或瘤体的重力作用牵拉肠系膜肠梗阻导致肠扭转、肠梗阻,或是外力撞击导致瘤体破裂、瘤体内出血等急症[21]。大网膜淋巴管瘤常因腹部无痛性逐渐增大而就诊,查体有波动感,在临床上需与大量腹水鉴别,影像学检查LMs表现为腹前壁下囊性病变将肠管推移,肠间隙变窄,而腹水一般聚集在低处及腹腔外围,含气肠管漂浮腹前壁下。
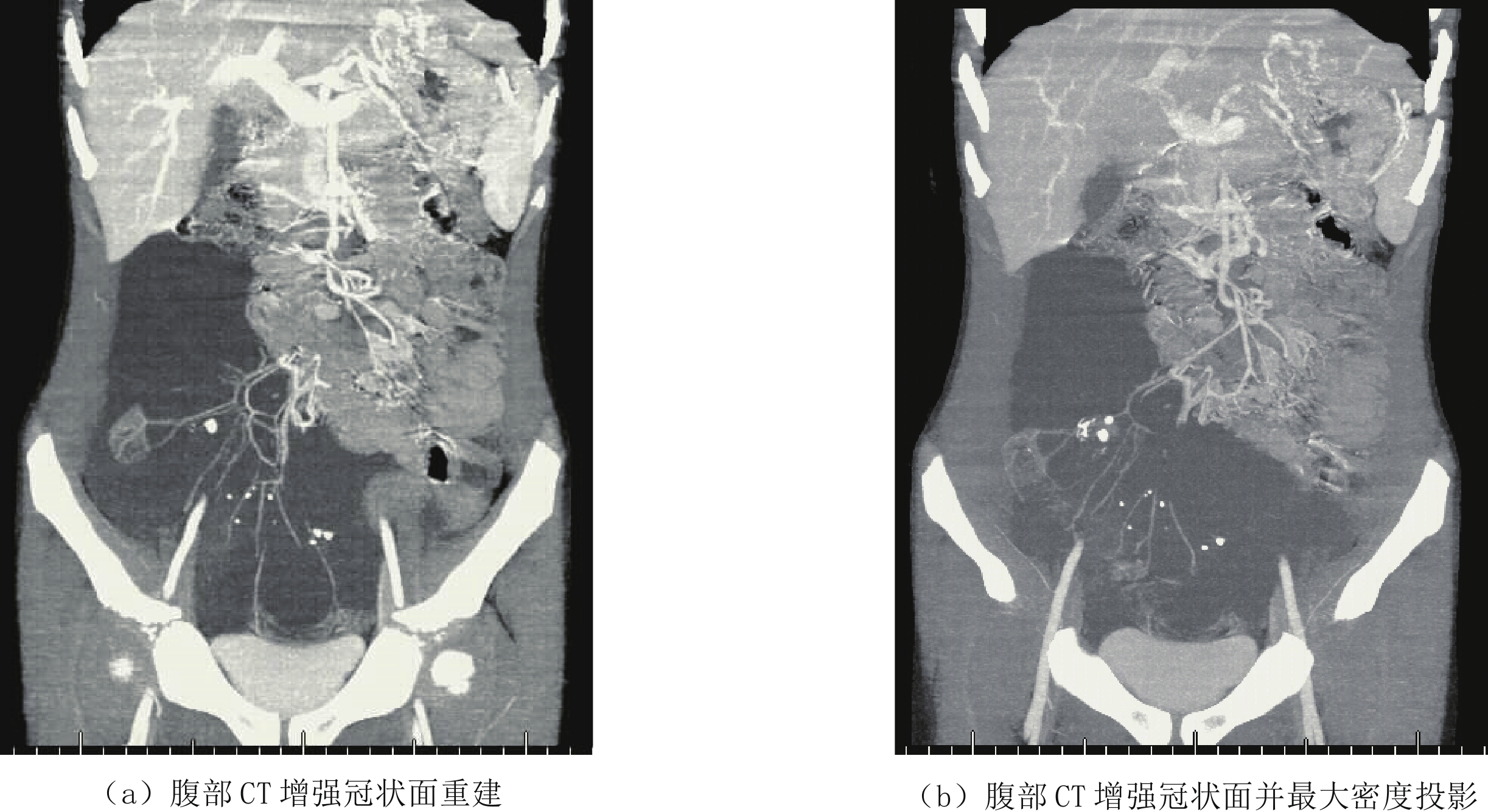
![]() 图 6 男,3岁5个月,腹痛一周伴呕吐,肠系膜淋巴管瘤伴肠扭转。右中下腹液性低密度灶,其内可见肠系膜血管穿行和肠系膜根部扭转Figure 6. Male, 3 years 5 months old, Abdominal pain for a week with vomiting,and diagnosed mesenteric lymphangioma with volvulus. MIP showed a water-like focus in the right middle and lower abdomen with mesenteric vessels and mesenteric root torsion
图 6 男,3岁5个月,腹痛一周伴呕吐,肠系膜淋巴管瘤伴肠扭转。右中下腹液性低密度灶,其内可见肠系膜血管穿行和肠系膜根部扭转Figure 6. Male, 3 years 5 months old, Abdominal pain for a week with vomiting,and diagnosed mesenteric lymphangioma with volvulus. MIP showed a water-like focus in the right middle and lower abdomen with mesenteric vessels and mesenteric root torsion骨淋巴管瘤通常是全身淋巴系统发育异常累及骨骼所致,即淋巴管发育不良或错构所致淋巴引流障碍、淋巴管扩张和淋巴管瘤样改变,从而使骨组织受压吸收,可视为全身淋巴管瘤病的一部分。CT扫描为骨内低密度灶,多位于骨髓腔内,病灶边缘多伴硬化边,无骨膜反应,周边无软组织肿块,病变常累及全身多处骨组织,可同时伴有其他器官的淋巴发育异常[22]。骨淋巴管瘤需与Gorham-Stout综合征所致的骨破坏相鉴别,Gorham-Stout综合征所致的骨破坏是一种溶骨性病变,易导致病理性骨折,其发病机制尚不明确,其病变边缘多无硬化边,且不伴其他内脏器官受累[23]。
2.4 淋巴管瘤病
淋巴管瘤病为全身多器官或多部位发生的淋巴管瘤,单器官受累时则表现为弥漫性肺淋巴管瘤(DPL),该病本质为淋巴管发育异常而非肿瘤性病变,2014年国际脉管协会将其更名为泛发性淋巴管异常(generalized lymphatic anomaly,GLA)。主要表现为淋巴管畸形,累及多个解剖层次和器官,75% 的淋巴管瘤病累及骨骼,并同时累及胸腹部脏器,包括腹部实质脏器如脾脏受累,通常表现为多灶性低密度囊性病变,亦可同时出现淋巴水肿和/或乳糜胸腹。骨骼受累时好发于椎体,表现为骨髓腔内囊性病变,骨皮质一般是完整连续的,也可累及多个不连续的骨骼,还包括肋骨、骨盆、股骨等。与骨、软组织受累相比,淋巴管瘤病病变累及胸腹部者预后较差。
弥漫性肺淋巴管瘤为肺内淋巴回流异常,淋巴液瘀滞在肺间质、纵隔及支气管周围的淋巴管内,CT表现为肺内弥漫性的小叶间隔增厚呈粗大网格状改变,纵隔明显增宽,大血管周围为弥漫的低密度灶,肺门影增大,甚至增宽的纵隔影将肺门掩盖,常可见胸腔积液。
卡波西样淋巴管瘤(Kaposiform lymphangiomatosis,KLA)是一种侵袭性、弥漫性或多灶性的淋巴管系统疾病,具有肿瘤与畸形的生物学特征,ISSVA将KLA归类于GLA的一种亚型,当患儿存在泛发性淋巴管畸形,出现血性乳糜液,同时出现Kasabach-Merritt现象即血小板计数降低、纤维蛋白原降低、活化部分凝血活酶时间和凝血酶原时间延长类等临床表现时,则需考虑KLA的可能,活检可以明确诊断[24]。
综上,随着新的淋巴成像技术的出现使我们能够直观的认识淋巴发育异常性疾病特征性的影像改变,对淋巴回流障碍潜在的病理生理学有了更好的理解,并为诊治淋巴管疾病的提供了影像学支持。
-
图 1 男,6天。以"生后气促6天"入院。左侧大量胸腔积液,胸水常规检查提示白细胞升高,胸水内甘油三酯含量高—新生儿乳糜胸
Figure 1. Male, 6 days old, admitted to hospital with "postnatal shortness of breath for 6 days". Large amount of pleural effusion of the left side. Routine examination of the pleural effusion indicates elevated leukocytes and high triglyceride content in pleural effusion-neonatal chylothorax
图 3 塑形性支气管炎患儿的动态增强磁共振淋巴管造影(DCMRL),双胸导管(短箭头)和异常肺淋巴流(长箭头)[9]
Figure 3. DCMRL of the patient with PB, demonstrating double Thoracic duct (arrowheads) and abnormal pulmonary lymphatic flow (arrows)
图 5 女,5月,自幼右颈部肿物,近期增大。右侧口咽至下颌骨旁软组织内不规则囊性包块,T1W低信号T2W以高信号为伴等低信号,提示淋巴管瘤伴囊内出血,且口咽及喉咽部气道受压变窄移位
Figure 5. Female, 5 months old recent enlargement of right neck tumor after birth. An irregular cystic mass with T1W low signal and T2W high signal with equal low signal in right oropharynx to paramandibular soft tissue, suggestive of lymphangioma with hemorrhage, as well as the compression of the oropharyngeal and hypopharyngeal airway
图 6 男,3岁5个月,腹痛一周伴呕吐,肠系膜淋巴管瘤伴肠扭转。右中下腹液性低密度灶,其内可见肠系膜血管穿行和肠系膜根部扭转
Figure 6. Male, 3 years 5 months old, Abdominal pain for a week with vomiting,and diagnosed mesenteric lymphangioma with volvulus. MIP showed a water-like focus in the right middle and lower abdomen with mesenteric vessels and mesenteric root torsion
-
[1] KUNIMOTO K, YAMAMOTO Y, JINNIN M. ISSVA classification of vascular anomalies and molecular biology[J]. International Journal of Molecular Sciences 2022, 23(4): 2358. DOI: 10.3390/ijms23042358.
[2] 温静, 文哲, 郝昆, 等. 联合应用直接淋巴管造影后MSCT与(99)Tcm-DX淋巴显像诊断原发性小肠淋巴管扩张症的价值[J]. 临床放射学杂志, 2022, 04: 664-670. WEN J, WEN Z, HAO K, et al. Value of CT lymphangiography combined with 99 Tcm-DX lymphoscintigraphy in diagnosing primary intestinal lymphangioctasia[J]. Journal of Clinical Radiology, 2022, (4): 664-670. (in Chinese).
[3] WALESKA M P, VIGNESH R, FIDES R S, et al. Magnetic resonance lymphangiography of the central lymphatic system: Technique and clinical applications[J]. Journal of Magnetic Resonance Imaging, 2021, 53(2): 374−380. DOI: 10.1002/jmri.27069.
[4] VANESSA F S, MAX M, MICHAEL C, et al. Imaging of peripheral vascular malformations: Current concepts and future perspectives[J]. Molecular and Cellular Pediatrics, 2021, 8(1): 19. DOI: 10.1186/s40348-021-00132-w.
[5] KAREN I R, LUIS O T, CHRISTOPHER L S, et al. Dynamic contrast-enhanced magnetic resonance lymphangiography[J]. Pediatric Radiology, 2022, 52(2): 285−294. DOI: 10.1007/s00247-021-05051-6.
[6] MICHAEL M, MALOU VAN Z, MARCO B, et al. Systematic review of magnetic resonance lymphangiography from a technical perspective[J]. Journal of Magnetic Resonance Imaging, 2021, 53(6): 1766-1790. DOI: 10.1002/jmri.27542.
[7] DEBORAH R, KEVIN D, MAXIM I. Neonatal lymphatic flow disorders: Central lymphatic flow disorder and isolated chylothorax, diagnosis and treatment using novel lymphatic imaging and interventions technique[J]. Current Opinion in Pediatrics, 2022, 34(2): 191−196. DOI: 10.1097/MOP.0000000000001109.
[8] MICHAELA C, GIANCARLO O, ANDREA M, et al. Non-contrast magnetic resonance lymphangiography: An emerging technique for the study of lymphedema[J]. Clinical Imaging, 2019, 53: 126−133. DOI: 10.1016/j.clinimag.2018.10.006.
[9] MAXIM I, AARON C, KELLY A R, et al. Abnormal pulmonary lymphatic flow in patients with paediatric pulmonary lymphatic disorders: Diagnosis and treatment[J]. Paediatric Respiratory Reviews, 2020, 36: 15−24. DOI: 10.1016/j.prrv.2020.07.001.
[10] GOVIND B C, CHRISTOPHER Z L, MARY-LOUISE C G, et al. Magnetic resonance lymphangiography[J]. Radiologic clinics of North America, 2020, 58(4): 693−706. DOI: 10.1016/j.rcl.2020.02.002.
[11] 刘揆亮, 沈文彬, 夏松, 等. 54例原发性小肠淋巴管扩张症胶囊内镜下特点分析[J]. 胃肠病学和肝病学杂志, 2020,29(12): 1395−1398. DOI: 10.3969/j.issn.1006-5709.2020.12.016. LIU K L, SHEN W B, XIA S, et al. Characteristics of 54 cases of primary intestinal lymphangiectasia in capsule endoscopy[J]. Chinese Journal of Gastroenterology and Hepatology, 2020, 29(12): 1395−1398. DOI: 10.3969/j.issn.1006-5709.2020.12.016. (in Chinese).
[12] 潘海鹏, 劳群, 费正华, 等. 儿童小肠淋巴管扩张症三例CT及MRI 影像特点分析[J]. 中国全科医学, 2018,21(18): 2246−2251. PAN H P, LAO Q, FEI Z H, et al. CT and MRI features of intestinal lymphangiectasia: An analysis of 3 cases[J]. Chinese General Practice, 2018, 21(18): 2246−2251. (in Chinese).
[13] JEFFERSON N B, DAVID M B, PETAR M, et al. Dynamic contrast magnetic resonance lymphangiography localizes lymphatic leak to the duodenum in protein-losing enteropathy[J]. Journal of Pediatric Gastroenterology and Nutrition, 2022, 74(1): 38-45. DOI: 10.1097/MPG.0000000000003287.
[14] 中华医学会整形外科分会血管瘤和脉管畸形学组. 血管瘤和脉管畸形诊断和治疗指南(2016版)[J]. 组织工程与重建外科杂志, 2016,12(2): 63−93, 97. DOI: 10.3969/j.issn.1673-0364.2016.02.001. Hemangioma and Vascular Malformation Group, Plastic Surgery Branch, Chinese Medical Association. Guidelines for diagnosis and treatment of hemangioma and vascular malformation (2016 Edition)[J]. Journal of Tissue Engineering and Reconstructive Surgery, 2016, 12(2): 63−93, 97. DOI: 10.3969/j.issn.1673-0364.2016.02.001. (in Chinese).
[15] 李丽, 马琳. 血管瘤与脉管畸形分类进展[J]. 中华皮肤科杂志, 2020,53(7): 569−572. DOI: 10.35541/cjd.20190804. LI L, MA L. Classification of hemangiomas and vascular malformations[J]. Chinese Journal of Dermatology, 2020, 53(7): 569−572. DOI: 10.35541/cjd.20190804. (in Chinese).
[16] 中华医学会整形外科分会血管瘤和脉管畸形学组. 血管瘤和脉管畸形的诊断及治疗指南(2019版)[J]. 组织工程与重建外科杂志, 2019,15(5): 277−317. DOI: 10.3969/j.issn.1673-0364.2019.05.001. Hemangioma and Vascular Malformation Group, Plastic Surgery Branch, Chinese Medical Association. Guidelines for diagnosis and treatment of hemangioma and vascular malformation (2019 Edition)[J]. Journal of Tissue Engineering and Reconstructive Surgery, 2019, 15(5): 277−317. DOI: 10.3969/j.issn.1673-0364.2019.05.001. (in Chinese).
[17] JONATHAN D S, RICARDO R, SHANKAR R, et al. Pediatric vascular malformations: Imaging guidelines and recommendations[J]. Radiologic Clinics of North America 2022, 60(1): 179-192. DOI: 10.1016/j.rcl.2021.08.011.
[18] ERIC J M. Brief description of ISSVA classification for radiologists[J]. Techniques in Vascular and Interventional Radiology, 2019, 22(4): 100628. DOI: 10.1016/j.tvir.2019.100628.
[19] 郑家伟, 赵泽亮. 婴幼儿血管瘤与脉管畸形的循证治疗研究进展[J]. 口腔疾病防治, 2021,29(11): 721−732. DOI: 10.12016/j.issn.2096-1456.2021.11.001. ZHENG J W, ZHAO Z L. Progress in evidence-based research on the clinical treatment of infantile hemangioma and vascular malformations[J]. Journal of Prevention and Treatment for Stomatological Diseases, 2021, 29(11): 721−732. DOI: 10.12016/j.issn.2096-1456.2021.11.001. (in Chinese).
[20] AKSHAAR N B, KAMILA A S, ALOK A B. Vascular lesions of the head and neck: An update on classification and imaging review[J]. Insights into Imaging, 2020, 11(1): 19. DOI: 10.1186/s13244-019-0818-3.
[21] BRYNN A H, STEPHANIE R, JOHANNA W, et al. Lymphatic and mixed malformations[J]. Lymphatic Research and Biology, 2021, 19(1): 41−50. DOI: 10.1089/lrb.2020.0100.
[22] 王梦君, 陈孝柏, 孙小丽, 等. 骨淋巴管瘤CT淋巴管造影及常规CT表现[J]. 中国医学影像技术, 2018,34(11): 1686−1689. DOI: 10.13929/j.1003-3289.201802009. WANG M J, CHEN X B, SUN X L, et al. CT lymphangiography and conventional CT manifestations of bone lymphangioma[J]. Chinese Journal of Medical Imaging Technology, 2018, 34(11): 1686−1689. DOI: 10.13929/j.1003-3289.201802009. (in Chinese).
[23] 赵书一, 刘天婧, 王恩波. Gorham-Stout综合征的研究进展[J]. 中华小儿外科杂志, 2020,41(3): 280−284. DOI: 10.3760/cma.j.issn.0253-3006.2020.03.020. ZHAO S Y, LIU T J, WANG E B. Research advances of Gorham-Stout syndrome[J]. Chinese Journal of Pediatric Surgery, 2020, 41(3): 280−284. DOI: 10.3760/cma.j.issn.0253-3006.2020.03.020. (in Chinese).
[24] SOUMITRA T, VICTORIA P, ELENA P, et al. Abnormal hemostasis in children with vascular anomalies, part I: Thrombocytopenias among different vascular anomalies[J]. Thrombosis Research, 2020, 196: 626-634. DOI: 10.1016/j.thromres.2019.06.004.
-
期刊类型引用(1)
1. 张惠婷,蔡玮. 小肠黏膜下淋巴管囊肿1例. 现代消化及介入诊疗. 2024(08): 1025-1026 .  百度学术
百度学术
其他类型引用(0)



 下载:
下载: